
Darmflora nach Antibiotika aufbauen: Wie lange dauert es wirklich? Erfahre, wie dir Ernährung & Ballaststoffe helfen und wann Probiotika sinnvoll sind. Zum Ratgeber!
Antibiotika sind kein Fehler im System. Sie sind oft lebenswichtig, können bakterielle Infektionen wirksam behandeln und manchmal sogar schwere Komplikationen verhindern.
Gleichzeitig gehören sie jedoch zu den stärksten Eingriffen in das Darmmikrobiom, da sie nicht nur krankmachende, sondern auch nützliche Keime treffen. Genau deshalb fühlen sich viele Menschen nach einer Antibiotikatherapie nicht sofort wieder „im Gleichgewicht“, obwohl die eigentliche Infektion schon vorbei ist [1][2].
Und dann beginnt die Suche nach schnellen Lösungen:
Die ehrliche Antwort ist weniger spektakulär als viele Werbeversprechen. Die Darmflora lässt sich nach der Einnahme von Antibiotika nicht auf Knopfdruck „reparieren“. Ernährung, Ballaststoffe und ein realistischer Zeithorizont können jedoch die Bedingungen für ihre Erholung deutlich verbessern [3][4][5].
Ein kurzer Hinweis vorweg: Dieser Artikel soll dir dabei helfen, typische Zusammenhänge besser einzuordnen. Er ersetzt keine ärztliche Abklärung, insbesondere nicht bei starken oder anhaltenden Beschwerden nach einer Antibiotikatherapie.
die 6 wichtigsten Fakten für Schnell-Leser

Der Darm ist kein einzelner „Bakterienstamm“, sondern ein komplexes Ökosystem. Antibiotika wirken deshalb nicht wie ein gezielter Radiergummi, sondern eher wie ein Sturm:
Einige Arten werden stark dezimiert, andere erholen sich schnell und wieder andere nutzen die Lücken, um sich vorübergehend stärker auszubreiten. In Studien wurden nach der Einnahme von Antibiotika unter anderem Einbrüche bei Bifidobacterium-Arten und Butyratbildnern sowie vorübergehende Zunahmen potenziell problematischer Keime beobachtet [3][5].
Wichtig ist dabei: „Darmflora gestört“ bedeutet nicht automatisch, dass du krank bist. Es erklärt jedoch, warum manche Menschen nach einer Antibiotikatherapie mit Blähungen, veränderter Stuhlkonsistenz, empfindlicherer Verdauung oder dem Gefühl kämpfen, dass der Darm „nicht mehr so robust“ reagiert wie vorher [1][5].

Die unbefriedigende, aber wissenschaftlich ehrliche Antwort lautet: Es kommt darauf an.
In einer häufig zitierten Studie mit gesunden Erwachsenen kehrte das Mikrobiom nach einer kurzen, breit wirksamen Antibiotikatherapie im Durchschnitt innerhalb von etwa sechs Wochen in eine dem Ausgangszustand nahe kommende Zusammensetzung zurück.
Gleichzeitig waren neun Arten, die vor der Behandlung bei allen Teilnehmenden vorhanden waren, nach 180 Tagen bei den meisten nicht mehr nachweisbar [3].
„Erholung” bedeutet also nicht automatisch, dass alles wieder genau wie vorher ist.
In diesem Zusammenhang ist eine Untersuchung von Bedeutung, die für bestimmte Antibiotika – insbesondere Ciprofloxacin und Clindamycin – Hinweise darauf fand, dass das Mikrobiom nach einer Antibiotikagabe in einen langfristig veränderten Zustand mit geringerer Diversität übergehen kann.
Das bedeutet jedoch nicht, dass jede Einnahme zwangsläufig dauerhafte Schäden hinterlässt. Es bedeutet jedoch, dass der Weg zurück nicht bei allen Menschen gleich kurz oder gleich vollständig ist [4].
Noch spannender – und auch etwas ernüchternd – sind neue, groß angelegte Bevölkerungsstudien aus Schweden: In einer Studie des Fachmagazins Nature Medicine mit 14.979 Erwachsenen waren Antibiotikagaben nicht nur im letzten Jahr, sondern auch ein bis vier Jahre und sogar vier bis acht Jahre vor der Stuhlprobe mit Veränderungen des Mikrobioms verbunden.
Der stärkste Effekt trat zeitnah nach der Einnahme auf, allerdings zeigten einzelne Antibiotikaklassen deutlich langlebigere Spuren. Selbst eine einzige Antibiotikakur vier bis acht Jahre zuvor war noch mit Unterschieden im Mikrobiom assoziiert [5].
Das klingt zwar dramatisch, sollte aber richtig eingeordnet werden. Diese Daten zeigen Zusammenhänge, aber keine persönliche Schicksalsprognose.
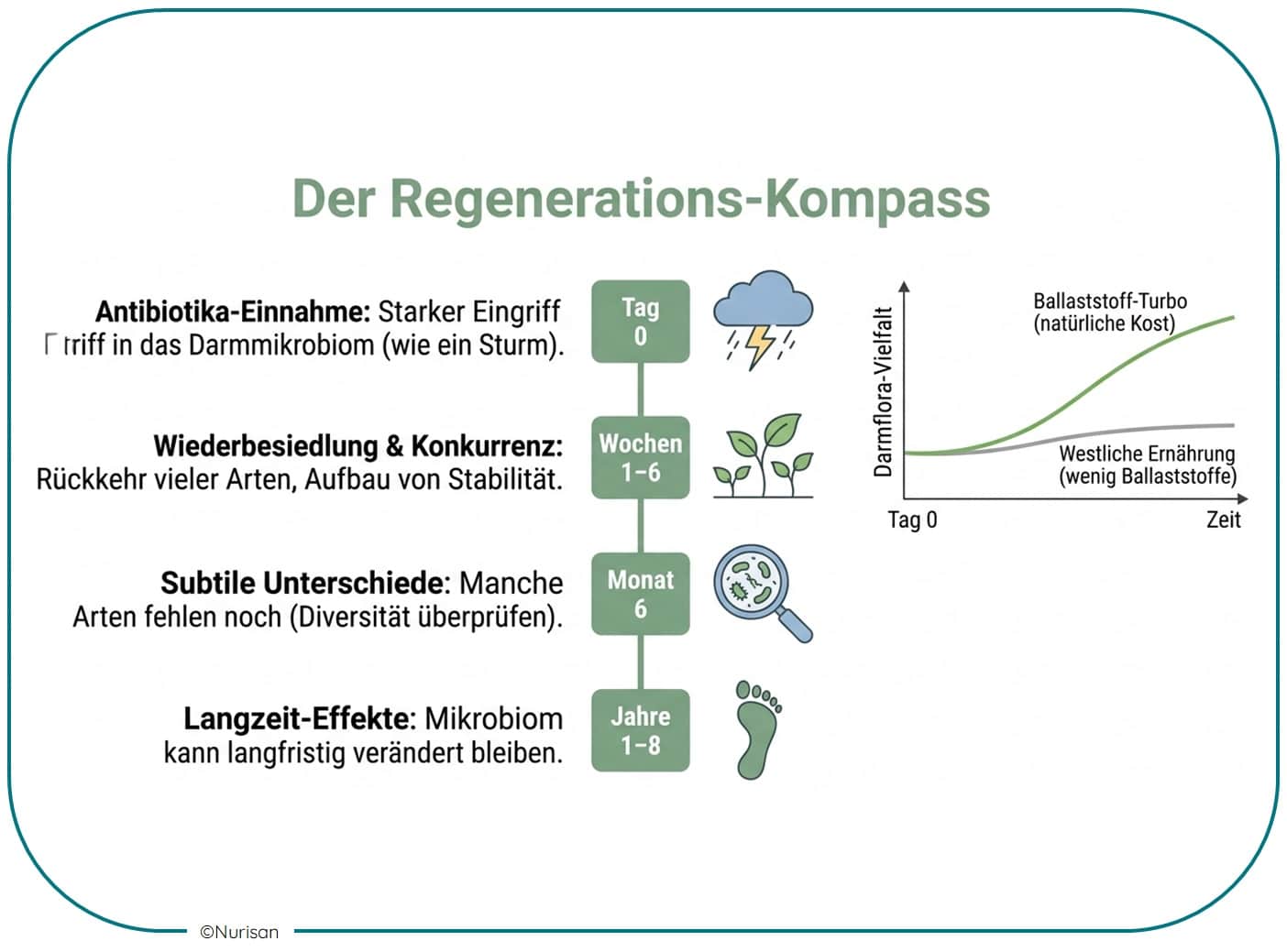
Zeit ist nicht die langweilige Antwort – sie ist wahrscheinlich der am meisten unterschätzte Faktor.
Das Mikrobiom ist ein ökologisches System. Nach einer Störung sind Wiederbesiedlung, Konkurrenz, Nährstoffe, Stoffwechselprodukte und Interaktionen zwischen vielen Arten notwendig, damit wieder eine gewisse Stabilität entsteht.
Genau deshalb klingt der Satz „Ich nehme drei Tage lang etwas ein und baue meine Darmflora wieder auf“ aus biologischer Sicht oft zu einfach [4][8].
Das bedeutet: Wenn du nach der Einnahme von Antibiotika noch einige Tage oder Wochen eine empfindlichere Verdauung bemerken solltest, ist das nicht automatisch ein Zeichen dafür, dass etwas „falsch läuft“. Viele Veränderungen normalisieren sich in den ersten Wochen.
Gleichzeitig sollte man die Erholungsphase nicht künstlich dramatisieren. Nicht jede kleine Befindlichkeitsstörung ist ein Hinweis auf eine schwerwiegende Dysbiose.
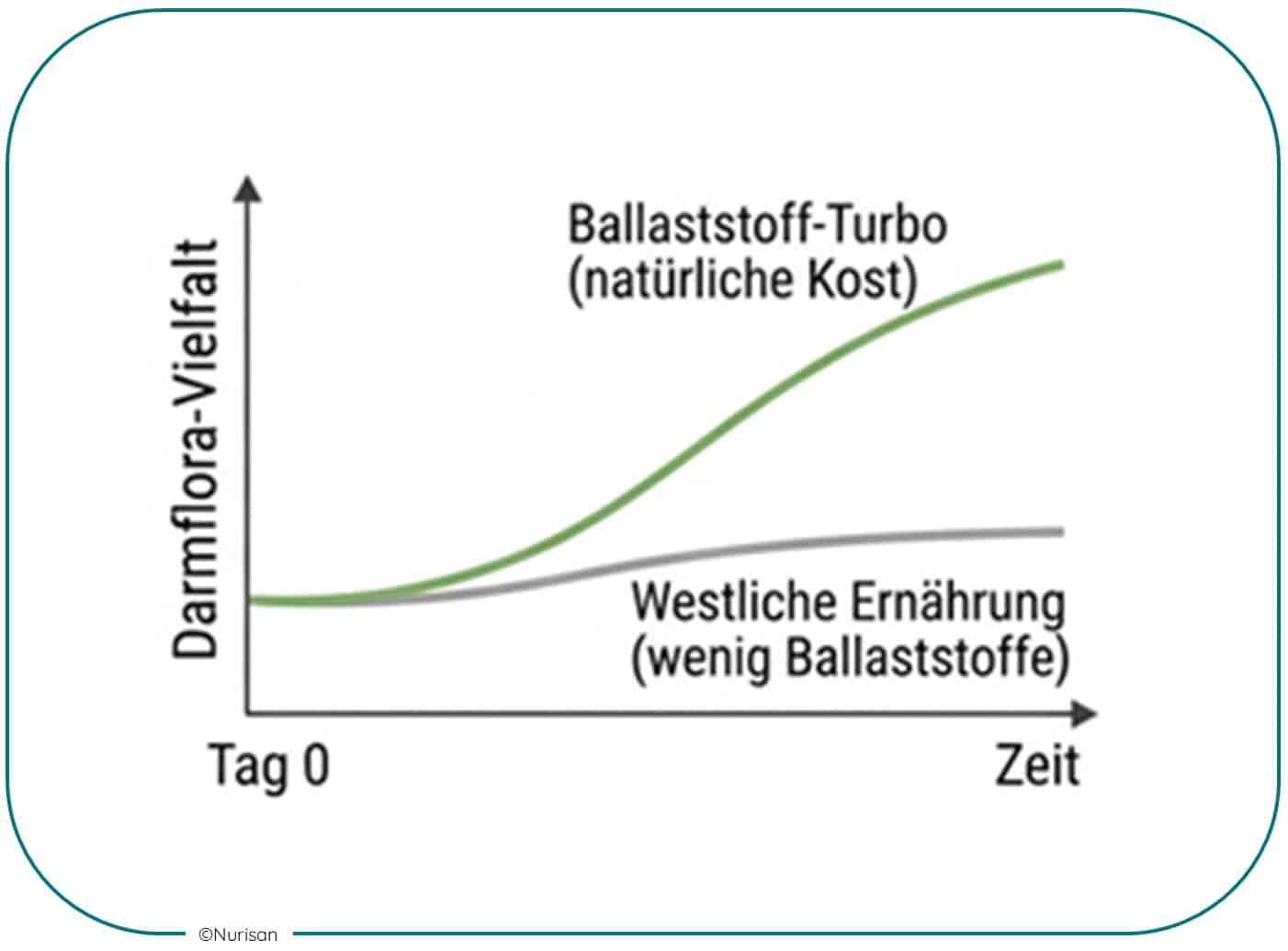
Ernährung ist keine Zeitmaschine. Sie kann jedoch beeinflussen, welche Bedingungen im Darm während der Neuordnung des Systems herrschen.
Genau darin liegt ihr Wert. Besonders interessant sind dabei Studien, die zeigen, dass eine westliche Ernährung mit viel Fett und wenig Ballaststoffen die mikrobielle Widerstandskraft gegenüber Antibiotika verschlechtern kann, während eine „natürliche“ bzw. ballaststoffreichere Kost deutlich bessere Bedingungen für eine raschere Erholung schafft.
In einer Nature-Studie aus dem Jahr 2025 erholten sich Mäuse nach der Gabe von Antibiotika unter regulärem, vitalstoffreichem Futter schnell, während Tiere, die eine westlich geprägte, ballaststoffarme Kost erhielten, diese rasche Erholung nicht zeigten [8][12].
Eine Studie aus dem Jahr 2023, veröffentlicht in Nature Communications, argumentiert ähnlich: Darin reduzierten präbiotische Ballaststoffe in einem Mausmodell die durch Antibiotika ausgelöste Dysbiose und veränderten das chemische Milieu im Darm positiv. Das ist wichtig – gleichzeitig muss jedoch der Hinweis gegeben werden: Dies ist keine 1:1-Anweisung für jeden Menschen nach jeder Antibiotikakur [6].
Es gibt jedoch starke empirische Belege dafür, dass der Darm nach einer Antibiotikakur nicht nur „mehr Bakterien“, sondern vor allem die richtigen Lebensbedingungen braucht.
Darum ist die Ernährung nach der Einnahme von Antibiotika weniger eine Frage von „Superfood oder nicht?“ als von Mikrobiom-Ökologie. Bekommt dein Darm eher vielfältige, pflanzliche und ballaststoffreiche Nahrung – oder vor allem eine Kost, die arm an komplexen Kohlenhydraten und reich an schnell verfügbaren, hochverarbeiteten Energiequellen ist? [6][8]

Ballaststoffe sind nach der Einnahme von Antibiotika nicht deshalb interessant, weil sie den Darm „putzen”. Dieses Bild ist zwar populär, biologisch jedoch zu grob.
Spannender ist Folgendes: Ballaststoffe dienen vielen Darmbakterien als Nahrung, fördern fermentative Stoffwechselwege und helfen somit, Bedingungen zu schaffen, unter denen nützliche Gemeinschaften wieder Fuß fassen können. In der Studie, die in Nature Communications veröffentlicht wurde, wurde genau dieser Mechanismus beschrieben:
Ballaststoffe reduzierten dysbiotische Effekte und veränderten das Darmmilieu so, dass es weniger oxidativ und proteobakterien-freundlich war [6].
Das heißt, eine Ballaststoffsupplementierung war mit einer schnelleren Erholung des Mikrobioms und einer höheren Diversität nach einer Antibiotikagabe assoziiert. Auch hier gilt: Die Ergebnisse sind vielversprechend, aber es handelt sich noch nicht um eine endgültige Standardempfehlung, die jedes Detail eindeutig vorgibt [7][8].
Für den Alltag bedeutet das vor allem, nicht hektisch „irgendwelche Darmsachen“ zu kaufen, sondern sich zuerst die Grundfrage zu stellen, ob deine Ernährung überhaupt genug mikrobiomtaugliche Bausteine liefert.
Die DGE nennt als ballaststoffreiche Lebensmittel insbesondere Hülsenfrüchte, Nüsse und Samen, Vollkornprodukte sowie Gemüse und Obst. Auch die WHO empfiehlt eine abwechslungsreiche Ernährung mit Gemüse, Obst, Vollkorn, Hülsenfrüchten, Nüssen und Samen. Das ist vielleicht weniger spektakulär als manche Darmkur, aber biologisch plausibler [13][14].
Mehr ist nicht automatisch besser.
Gerade wenn dein Darm nach einer Infektion oder einer Antibiotikatherapie empfindlich reagiert, ist es klüger, Ballaststoffe langsam und schrittweise zu steigern, anstatt plötzlich große Mengen Rohkost, Kleie oder Hülsenfrüchte zu essen [13][6].
Das Ziel ist nicht Heldentum, sondern Verträglichkeit.
Oft sind gut verträgliche Schritte sinnvoll: Dazu gehören beispielsweise
Vollkorn sollte schrittweise statt abrupt eingeführt werden. Wer sehr sensibel ist, startet oft besser mit gekochtem statt rohem Essen und mit kleinen Mengen statt mit dem Vorsatz, ab morgen maximal gesund zu leben. Dies ist keine magische Liste, sondern eine praktische Methode, um Vielfalt ohne Überforderung aufzubauen [13][14].
In der Beispielwoche wird es noch praktischer, denn es gibt konkrete Vorschläge für darmgesunde Gerichte und Snacks. Diese findest du in unserem Ratgeber „Darmgesunde Ernährung: Dein Schlüssel zu einem starken Mikrobiom”.
Wo Nurisan in dieses Bild passt
Nurisan® ist keine Antibiotika-Behandlung und ersetzt keine ärztliche Abklärung. Als ballaststoffreiches Bio-Lebensmittel mit 14 pflanzlichen Zutaten kann es jedoch eine alltagstaugliche Möglichkeit sein, eine abwechslungsreiche, präbiotisch orientierte Ernährung zu ergänzen – insbesondere, wenn es schwerfällt, täglich verschiedene Ballaststoffquellen in den Speiseplan einzubauen.

Hier lohnt sich ein nüchterner Blick. Es gibt Hinweise darauf, dass Probiotika bei antibiotikaassoziierten Durchfällen hilfreich sein können. Studien zeigen, dass Probiotika das Risiko für antibiotikaassoziierte Diarrhö senken können. Gleichzeitig sind die wirksamsten Stämme, Dosierungen und Einnahmedauern noch unklar bzw. individuell zu klären [9][11].
Für die Aussage „Probiotika bauen die Darmflora nach der Einnahme von Antibiotika zuverlässig wieder auf“ ist die Studienlage leider nicht eindeutig genug, um eine allgemeine Aussage, wie im Fall des Durchfalls, treffen zu können.
In einer Meta-Analyse aus dem Jahr 2026 konnten bei gesunden Menschen nach der Einnahme von Probiotika keine signifikanten Veränderungen der zentralen Diversität des Mikrobioms festgestellt werden. Die Betonung liegt hier aber auf den gesunden Probanden, sodass auch hier nur eine Annahme getroffen wurde, da andere Aussagen noch nicht eindeutig bestätigt werden konnten. Die Forschung ist jedoch auf dem besten Weg, dies zu klären.
Das bedeutet jedoch nicht, dass jede probiotische Intervention sinnlos ist. In einer randomisierten Studie mit einem fermentierten Milchprodukt wurde nach der Einnahme von Antibiotika ein kleiner, messbarer Vorteil bei der Regeneration der Mikrobiomzusammensetzung festgestellt [9][10][11].
Gleichzeitig betonen die Autoren, dass die Ergebnisse zwischen den Studien widersprüchlich sind und stark vom Produkt und Stamm abhängen.
Genau deshalb ist „Probiotikum” keine einheitliche Kategorie, sondern ein Sammelbegriff.
Die vernünftige Schlussfolgerung für den Alltag lautet:
Fermentierte Lebensmittel oder probiotische Produkte können und sollten Teil einer sinnvollen Ernährung sein, sofern du sie gut verträgst. Sie sind jedoch kein verlässlicher Ersatz für ausreichend Zeit, ein ausgewogenes Ernährungsmuster und insgesamt zurückhaltende Erwartungen [9][10].
Antibiotika zählen zu den wichtigsten Errungenschaften der modernen Medizin. Richtig eingesetzt, können sie Leben retten. Sie haben jedoch auch Schattenseiten: So zerstören sie nicht nur krankmachende, sondern auch nützliche Bakterienstämme im Darm. Dadurch wird die Darmflora geschwächt und somit auch das Immunsystem. Wer Antibiotika nehmen muss, sollte seinem Körper anschließend dabei helfen, wieder ins Gleichgewicht zu kommen. Genau darum geht es in diesen 7 Tipps. Schon 2 – 3 davon können einen großen Unterschied machen. Ein Video von Dr. Weigl.

Nurisan®
TEST&TRAVEL PACK
Für ein gutes Bauchgefühl
Als ballaststoffreiches Bio-Lebensmittel mit 14 pflanzlichen Zutaten kann es eine alltagstaugliche Möglichkeit sein, eine abwechslungsreiche, präbiotisch orientierte Ernährung zu ergänzen.
Empfohlen von Kunden
Echte Menschen, echte Erfahrungen *
Nicht jede Veränderung im Bauchraum ist gefährlich. Manche Beschwerden nach einer Antibiotikatherapie sollten jedoch nicht einfach ausgesessen werden.
Gerade bei Durchfall, der im direkten Zusammenhang mit der Einnahme steht, wird eine dringende Abklärung empfohlen, wenn er länger als sieben Tage anhält oder blutig ist.
Besonders aufmerksam solltest du werden bei stark wässrigem Durchfall, Fieber, Bauchschmerzen, Übelkeit, Dehydrierung oder deutlicher Schwäche – auch, weil nach Antibiotika eine C.-difficile-Infektion abgeklärt werden muss, da die Anfälligkeit während und nach dem Einnahmezeitraum erhöht ist [15][16][17].
Wer seine Darmflora nach der Einnahme von Antibiotika wieder aufbauen möchte, braucht vor allem eines: realistische Erwartungen.
Zeit ist dabei kein enttäuschender, sondern oft der wichtigste Faktor. Ernährung ist kein Wundermittel, aber ein starkes Werkzeug, da sie das Milieu im Darm beeinflusst.
Ballaststoffe sind nicht deshalb relevant, weil sie alles heilen, sondern weil sie vielen nützlichen Mikroben das liefern, was sie für einen stabileren Neustart benötigen [3][8][6].
Die vernünftigste Strategie nach einer Antibiotikabehandlung ist deshalb selten eine aggressive „Darmsanierung“, sondern meist etwas viel Unspektakuläreres:
Geduld, eine abwechslungsreiche und ballaststoffreiche Ernährung, ein schrittweises Vorgehen statt Radikalkuren und eine ärztliche Abklärung bei deutlich oder anhaltend auftretenden Beschwerden.
Genau darin liegt oft der Unterschied zwischen echtem Aufbau und bloß gut verpackter Hoffnung [5][7][12][13].
Was ist eine C.-difficile-Infektion?
Eine Clostridioides-difficile-Infektion (CDI) ist eine durch Bakteriengifte verursachte Darmentzündung, die meist nach der Einnahme von Antibiotika auftritt. Leitsymptome sind wässrige Durchfälle, die oft faulig riechen, sowie Bauchschmerzen und Fieber. Die Diagnose erfolgt durch einen Toxinnachweis im Stuhl.
Wie lange dauert es, bis sich die Darmflora nach der Einnahme von Antibiotika erholt?
Oft normalisieren sich viele Veränderungen innerhalb von Wochen bis wenigen Monaten, jedoch nicht immer vollständig. In Studien wurde bei gesunden Erwachsenen nach einer kurzen Breitbandtherapie eine Rückkehr zum Ausgangszustand nach etwa 1,5 Monaten beschrieben. Einzelne Arten fehlten jedoch auch nach 180 Tagen noch.
Sollte ich direkt nach der Einnahme von Antibiotika möglichst viele Probiotika zu mir nehmen?
Nicht automatisch. Probiotika können bei antibiotikaassoziierter Diarrhö zwar sinnvoll sein, doch die Evidenz für eine zuverlässige Wiederherstellung des Mikrobioms ist uneinheitlich und hängt vom jeweiligen Produkt ab.
Sind Ballaststoffe nach der Einnahme von Antibiotika eher gut oder problematisch?
Meist sind sie eher gut, aber die Dosis und Verträglichkeit spielen eine Rolle. Ballaststoffe schaffen günstige Bedingungen für die mikrobielle Erholung. Bei empfindlicher Verdauung sollten sie aber besser schrittweise als abrupt erhöht werden.
Kann eine einzige Antibiotikakur noch lange nachwirken?
Ja, das ist möglich. Neue Bevölkerungsdaten zeigen, dass selbst eine einzelne Antibiotikakur Jahre später noch mit Unterschieden im Mikrobiom assoziiert sein kann – je nach Antibiotikaklasse unterschiedlich stark.
Kann die Darmflora bereits während der Einnahme von Antibiotika unterstützt werden?
Ja, das ist möglich und oft sinnvoll. Studien zeigen, dass die Einnahme bestimmter Probiotika während der Therapie das Risiko für Begleiterscheinungen wie antibiotikaassoziierten Durchfall senken kann. Zudem sollte man während der Einnahme auf eine ballaststoffreiche Ernährung achten, um die Widerstandskraft des Mikrobioms zu stärken.
Welche Lebensmittel sollte man direkt nach der Einnahme von Antibiotika meiden?
Es empfiehlt sich, eine „westliche Ernährung“, die reich an Fett und arm an Ballaststoffen ist, zu vermeiden, da diese die Erholung des Mikrobioms behindern kann. Stark verarbeitete Lebensmittel mit viel zugesetztem Zucker liefern oft Energie für potenziell problematische Keime, die sich nach der Einnahme von Antibiotika schneller ausbreiten könnten. Bei einem sehr empfindlichen Darm sollte zudem auf große Mengen schwer verdaulicher Rohkost verzichtet und stattdessen auf schonend gegartes Gemüse gesetzt werden.
Was ist der Unterschied zwischen Probiotika und Präbiotika beim Aufbau der Darmflora?
Probiotika sind lebende Mikroorganismen, die beispielsweise in Joghurt oder Kapseln enthalten sind und einen gesundheitlichen Nutzen bringen können. Der Erfolg beim Wiederaufbau der Darmflora hängt jedoch stark vom Produkt und Stamm ab. Präbiotika sind spezielle Ballaststoffe, die als „Futter” für die bereits vorhandenen nützlichen Bakterien dienen. In Studien wurde beobachtet, dass solche präbiotischen Fasern die durch Antibiotika ausgelöste Dysbiose reduzieren und das Darmmilieu positiv verändern können.
Hilft Joghurt wirklich dabei, die Darmflora nach Antibiotika wiederherzustellen?
Joghurt und andere fermentierte Lebensmittel können durchaus Teil einer darmfreundlichen Ernährung sein. Allerdings ist die Studienlage widersprüchlich, was die Frage betrifft, ob Joghurt allein ausreicht, um die komplexe Vielfalt des Mikrobioms zuverlässig wiederherzustellen. Er sollte daher als eine von vielen Komponenten betrachtet werden. Eine insgesamt abwechslungsreiche und ballaststoffreiche Kost gilt als biologisch plausibler für die Erholung.
Wie lange sollte man nach Antibiotika ballaststoffreich essen?
Dafür gibt es keine feste „Kur-Dauer“, die für alle Menschen gleich gilt. Die Erholung der Darmflora nach der Einnahme von Antibiotika ist individuell unterschiedlich und hängt von verschiedenen Faktoren ab: dem verwendeten Antibiotikum, dem Ausgangszustand des Mikrobioms, der Ernährung, dem Alter und der allgemeinen Gesundheit. Zwar können sich viele Veränderungen innerhalb von Wochen bessern, manche Spuren können aber deutlich länger bestehen.
Deshalb ist eine ballaststoffreiche Ernährung nicht nur für ein paar Tage nach der letzten Tablette sinnvoll, sondern sollte als langfristige Ernährungsgrundlage verstanden werden. Praktisch bedeutet das: In den ersten Tagen nach der Einnahme von Antibiotika vorsichtig starten, in den folgenden Wochen die Ballaststoffmenge langsam steigern und daraus möglichst eine dauerhafte Routine machen.
Sind Präbiotika nach der Einnahme von Antibiotika sinnvoll?
Ja, denn sie dienen bestimmten nützlichen Darmbakterien als Nahrung. Dazu gehören vor allem bestimmte Ballaststoffe und pflanzliche Nahrungsbestandteile, die nicht einfach verdaut werden, sondern im Dickdarm von Mikroorganismen verwertet werden können. Dabei kommt es natürlich auf eine langsame Gewöhnung und eine gute Verträglichkeit an.
[2] Allgemeine Inforamtionen über Antibiotika – NHS
[7] Ernährung nutzen, um die Genesung von Infektionen zu unterstützen – PMC
[13] Allgemeine Informationen über Ballaststoffe von der DGE
[14] Ernährung für ein gesundes Leben – WHO-Empfehlungen
[15] Über C. diff – allgemeine Informationen| C. diff | CDC
[16] Clostridioides difficile- Allgemein Informationen vom Infektionsschutz
nurisan®
das darmoptimierte Superfood
Nurisan® ist das erste darmoptimierte Superfood in Pulverform zum Anmischen eines Shakes. Es wurde speziell für Menschen mit reizdarmtypischen Symptomen wie Durchfall, Völlegefühl, Blähungen und Verstopfung entwickelt. Nurisan® enthält ausschließlich hochwertige Zutaten in Bio-Qualität und wird in Deutschland hergestellt.
Von Experten deutschlandweit empfohlen
Aus eigener Überzeugung empfehlen Hunderte Heilpraktiker deutschlandweit bereits Nurisan® ihren Patienten.
vom ganzheitlichen Ernährungsberater entwickelt
Der Gesundheitsexperte Dario Schwella verfolgt konsequent einen ganzheitlichen Ansatz. Nach seinem Studium an der AKN hat er in zwei Jahren Nurisan® entwickelt.

*Disclaimer - wichtige Hinweise:
Nurisan® ist kein Ersatz für eine ausgewogene und abwechslungsreiche Ernährung und einen gesunden Lebensstil! Nurisan® ist ein Lebensmittel. Es ersetzt keine Arzneimittel und kann keine Krankheiten heilen.