Wie hängen Vagusnerv, Darmflora und Stress tatsächlich zusammen? Dieser Artikel erklärt die Darm-Hirn-Achse auf wissenschaftlicher Grundlage, zeigt die Zusammenhänge zwischen Mikrobiom und Stressachse auf und gibt praktische Tipps für mehr Resilienz – inklusive Einordnung von Ballaststoffen und Pflanzenvielfalt
„Das schlägt mir auf den Magen“ oder „Ich habe ein ungutes Bauchgefühl“ – solche Phrasen nutzen wir alle intuitiv.
Doch im Jahr 2026 wissen wir: Es sind keine Metaphern. Es ist Biologie.
Die Wissenschaft hat die Darm-Hirn-Achse als eine der wichtigsten Schaltstellen für unsere psychische und physische Gesundheit entschlüsselt.
Wenn der Magen grummelt, sendet er keine höfliche Anfrage an das Gehirn, sondern ein Eilsignal über eine „Standleitung“, die direkt das Stresslevel, die Konzentration und sogar die Stimmung steuert. Wer den Reizdarm besiegen will, muss lernen, diese Leitung zu beruhigen. Diese Leitung gibt es tatsächlich. Sie heißt Vagusnerv.
Er ist einer der wichtigsten Wege, über die deine Darmflora mit deinem Gehirn spricht: ein Netzwerk aus Nervenbahnen, Immunbotenstoffen, Hormonsignalen und mikrobiellen Stoffwechselprodukten. Der Vagusnerv spielt darin eine Hauptrolle – aber nicht als esoterischer Zauberstrang, sondern als neurobiologische Hochgeschwindigkeitsleitung [1][2].
Der Titel dieses Artikels ist bewusst pointiert. Streng genommen „entscheidet” deine Darmflora nicht allein darüber, wie gestresst du bist. Dazu sind Stress und Psyche zu komplex – Gene, Schlaf, Lebensereignisse, soziale Belastung, Bewegung, Ernährung und Vorerkrankungen spielen ebenfalls eine Rolle.
Die Evidenz der letzten Jahre zeigt jedoch eindeutig: Das Mikrobiom beeinflusst die Art und Weise, wie dein Körper Stress verarbeitet, wie aktiv deine Stressachse reagiert, wie durchlässig deine Darmbarriere bleibt und wie stark entzündliche oder beruhigende Signale in Richtung Gehirn gesendet werden. Anders gesagt: Deine Darmflora ist nicht der einzige Regisseur, sitzt aber ziemlich sicher mit in der Regie [3][4].
die 5 wichtigsten Fakten für Schnell-Leser
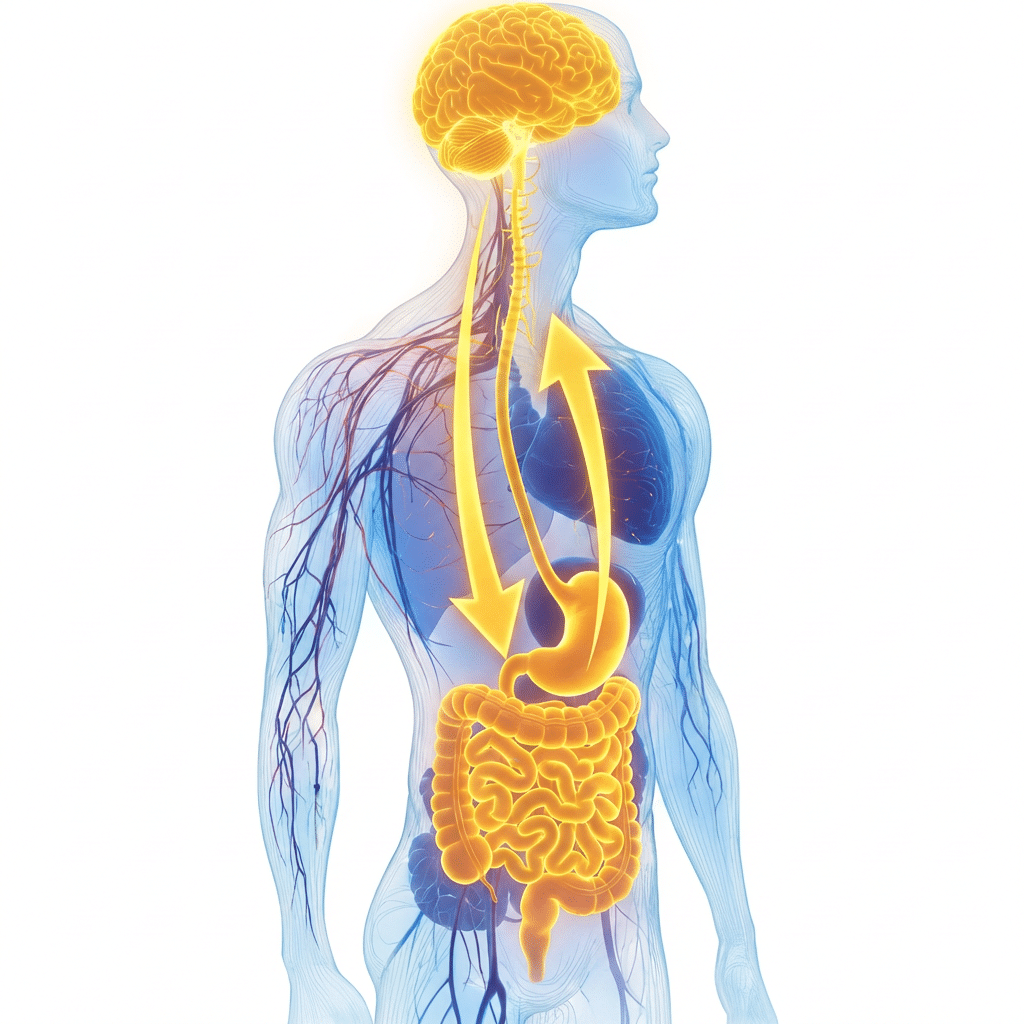
Der Vagusnerv ist der zehnte Hirnnerv und ein zentrales Element der parasympathischen Regulation. Für die Darm-Hirn-Achse ist es besonders relevant, dass er bidirektional arbeitet, wobei die Signale aus dem Körper zum Gehirn überwiegen.
Neuere Übersichtsarbeiten beschreiben, dass rund 80 % seiner Fasern afferent sind und somit Informationen aus dem Gastrointestinaltrakt an den Hirnstamm und weitere zentrale Netzwerke weiterleiten.
Dies korrigiert das populäre Bild, das Gehirn „befehle“ dem Darm einfach nur. Tatsächlich meldet der Darm laufend zurück, in welchem Zustand er sich befindet [5].
Dabei kommunizieren die Darmbakterien nicht, als würden sie direkt am Vagusnerv klingeln. Die Signale werden auf verschiedenen Wegen vermittelt, beispielsweise über enteroendokrine Zellen, Stoffwechselprodukte der Mikroben, Serotoninsignale, Immunmediatoren oder Veränderungen der Darmbarriere.
Reviews aus den letzten Jahren beschreiben genau diese mehrstufige Logik: Mikrobiota und ihre Metaboliten beeinflussen enteroendokrine Zellen und die vagale Aktivierung. Gleichzeitig laufen Signale auch über endokrine und immunologische Achsen [8][9].
Der Vagusnerv ist also wichtig, aber er ist Teil eines ganzen Orchesters.
Es wird spannend, wenn diese Biologie alltagsnah wird. Wenn der Vagusnerv Signale aus einem entzündeten, gereizten oder mikrobiell unausgewogenen Darm erhält, hat das Auswirkungen auf die Motilität und die Verdauung. Es kann auch die Wahrnehmung von Reizen, die Sensibilität des Körpers auf Stress und die „Ruhe“ oder „Alarmbereitschaft“ des Gesamtsystems beeinflussen [10][11][12].
Genau deshalb fühlen sich chronischer Stress und chronische Darmbeschwerden oft wie ein sich gegenseitig hochschaukelndes Problem an.
Kurz gesagt: Der Vagusnerv ist keine Wellness-Metapher, sondern eine echte Nervenautobahn zwischen Darm und Gehirn. Da der Großteil seiner Signale aus dem Bauch nach oben läuft, ist dein Darm nicht nur Empfänger von Stress, sondern auch Sender.
Wenn von Stressbiologie die Rede ist, fällt früher oder später der Begriff der HPA-Achse, also der Hypothalamus-Hypophysen-Nebennieren-Achse. Sie steuert maßgeblich die hormonelle Stressantwort.
Ein Klassiker der Forschung stammt von Sudo und Kollegen: Keimfrei aufgezogene Mäuse zeigten eine übersteigerte HPA-Stressantwort. Dies gilt heute als ein Schlüsselmoment für das Verständnis der Verbindung zwischen Mikrobiom und Stress.
Übersichtsarbeiten haben diese Erkenntnisse weiterentwickelt und beschreiben heute recht konsistent, dass die Darmmikrobiota an der Entwicklung und Regulation der HPA-Achse beteiligt ist [13][14][15].
Das Entscheidende dabei ist: Stress verändert die Darmflora und die Darmflora wiederum beeinflusst die Stressantwort. Diese Beziehung läuft also in beide Richtungen.
In Übersichtsarbeiten zu den Themen Stress, Darmbarriere und Mikrobiom wird beschrieben, dass psychischer Stress die Barrierestabilität, die Immunaktivität und die mikrobielle Zusammensetzung beeinflussen kann. Umgekehrt können Dysbiose, mikrobielle Metabolite und entzündliche Signale die neuroendokrine Stressverarbeitung modulieren [10][15][3].
Wer das einmal verstanden hat, betrachtet Reizdarm, Stressbauch, Schlafprobleme und Gereiztheit plötzlich nicht mehr als voneinander getrennte „Baustellen“.
Gerade chronischer Stress ist dabei das eigentliche Problem. Eine kurze Stressreaktion ist hingegen biologisch sinnvoll. Dauerstress kann jedoch die Motilität verändern, die Schleimhaut und die Darmbarriere belasten, Entzündungsprozesse fördern und das mikrobielle Gleichgewicht verschieben. Genau diese Verbindung zwischen psychosozialem Stress, veränderter Darmpermeabilität, Immunaktivierung und mikrobiellen Veränderungen wird in Studien betont[10][16][17].
Was stille Entzündungen genau sind, warum sie so mächtig und allgegenwärtig sein können und was du dagegen tun kannst, erfährst du in unserem Ratgeber „Prävention stiller Entzündungen”.
Dabei handelt es sich jedoch nicht um eine Einbahnstraße, sondern um ein Rückkopplungssystem mit Hang zur Eskalation: Mehr Stress führt zu mehr Dysbalance und weniger Resilienz.
Kurz gesagt: Deine Darmflora beeinflusst nicht „die Nerven“ im weit gefassten Sinn, sondern konkret die Biologie deiner Stressantwort. Wenn das Mikrobiom kippt, kann auch die Stressachse leichter überdrehen – und umgekehrt.
Es gibt nicht den einen magischen Mechanismus. Die Forschung hat vielmehr vier zentrale Kommunikationswege beschrieben.
Mikrobiota und ihre Metaboliten beeinflussen enteroendokrine Zellen, Serotoninsysteme und Vagusnerv-Signalwege. Eine aktuelle Übersichtsarbeit zur Interaktion von Vagusnerv und Serotonin beschreibt, dass die Darmmikrobiota die Serotoninproduktion beeinflusst und somit Vagus- und autonome Netzwerke modulieren kann [2].
Bestimmte Darmbakterien fermentieren Ballaststoffe zu kurzkettigen Fettsäuren wie Acetat, Propionat und Butyrat. Aktuelle Studien aus den Jahren 2025 und 2026 beschreiben diese als neuroaktive Schlüsselmoleküle, die den Immunstatus, die Blut-Hirn-Schranke, die Neuroinflammation und die neuronalen Signalwege beeinflussen können [18][19][20].
Bei einer gestörten Darmbarriere gelangen bakterielle Bestandteile und entzündungsfördernde Signale leichter mit dem Immunsystem in Kontakt. Genau diese Verbindung zwischen Dysbiose, Barrierestörung, Entzündung und psychischen Symptomen wird in translationalen Übersichtsarbeiten immer wieder hervorgehoben [10][11][12][15].
Die Mikrobiota kann die HPA-Achse und somit die hormonelle Stressantwort verändern. Gleichzeitig beeinflussen Stresshormone das Darmmilieu. So entsteht das bekannte Pingpong zwischen Kopf und Bauch [3][11][14].
Nüchtern betrachtet lässt sich das wie folgt zusammenfassen:
Deine Darmflora entscheidet nicht darüber, ob du jemals Stress hast. Sie beeinflusst jedoch höchstwahrscheinlich, wie laut dein System auf Belastung reagiert, wie gut es wieder herunterreguliert und wie stark körperliche Stresssignale im Bauch spürbar werden. Genau darin liegt der „Vagusnerv-Code“.
Darmbakterien funken nicht nur über einen Kanal. Sie arbeiten gleichzeitig über Nerven, Stoffwechselprodukte, Immunbotenstoffe und Hormonsysteme. Stress ist deshalb nie nur Kopfsache – aber eben auch nie nur Bauchsache.
Oft suchen wir nach mentalen Lösungen für emotionale Probleme.
Dabei übersehen wir eine physiologische Tatsache: Etwa 95 % des körpereigenen Serotonins, unseres wichtigsten Wohlfühl-Botenstoffs, werden nicht im Kopf, sondern von spezialisierten Zellen in der Darmschleimhaut produziert [33].
Damit diese Zellen arbeiten können, benötigen sie eine optimale Umgebung. Ein verhungerndes Mikrobiom, dem es an Vielfalt mangelt, drosselt die Produktion.
Kurz gesagt: Wenn wir von „psychosomatischen Beschwerden“ beim Reizdarm sprechen, meinen wir also häufig einen „Botenstoff-Mangel durch Fehlernährung“. Ein gut gefütterter Darm ist also die Voraussetzung für ein entspanntes Gehirn.

„Die spannendsten kausalen Belege kommen bisher weiterhin aus Tiermodellen. Keimfreie Tiere zeigen veränderte Stressreaktionen, und klassische Arbeiten wie jene zu Lactobacillus rhamnosus deuten darauf hin, dass bestimmte Verhaltens- und Neurotransmittereffekte vagusabhängig sein können. Neuere Reviews zur Rolle des Vagusnervs in der Mikrobiota-Gut-Hirn-Achse greifen diese Studien als Schlüsselpunkte der Mechanistik auf.“
Bei Menschen wird das Bild differenzierter, aber keineswegs langweiliger. So zeigte ein 2022/2023 publizierter randomisierter Versuch
mit einer psychobiotischen Ernährung, dass eine Ernährung reich an präbiotischen und fermentierten Lebensmitteln mit einer Reduktion der wahrgenommenen Stressbelastung verbunden war.
In den Berichten zum Versuch wird eine Abnahme des wahrgenommenen Stresses um 32 % in der Ernährungsgruppe gegenüber 17 % in der Kontrollgruppe beschrieben. Dabei fielen die zwischen den Gruppen gemessenen Unterschiede und die biologischen Stressmarker in den verschiedenen Analysen nicht immer gleich stark aus [6]. Das ist ein wichtiges Signal:
Ernährung kann spürbar sein, aber die Effekte sind nicht so simpel, dass man nach vier Wochen Sauerkraut plötzlich Zen-Meister wird.
Auch systematische Reviews und Meta-Analysen zu Probiotika, Präbiotika und Synbiotika liefern inzwischen vorsichtig optimistische Ergebnisse. Neuere Arbeiten aus den Jahren 2025 und 2026 berichten, dass solche Interventionen depressive und teils auch Angstsymptome positiv beeinflussen können.
Gleichzeitig wird jedoch auf erhebliche Heterogenität, eine moderate methodische Qualität sowie Unterschiede zwischen Populationen, Stämmen und Studiendesigns hingewiesen. Genau deshalb wäre es unseriös, aus der Datenlage eine simple Heilungsformel abzuleiten. Die Richtung ist interessant, die Präzision ist noch im Werden [7][21][22].
Ein weiterer wichtiger Punkt ist: Systematische Übersichtsarbeiten aus dem Jahr 2025 zeigen konsistente Unterschiede in der Mikrobiota bei Depressionen und Angststörungen.
Diese Unterschiede sind jedoch noch keine Gebrauchsanweisung für den einzelnen Menschen.
Was in Kohorten und Meta-Analysen sichtbar wird, lässt sich bislang nicht eins zu eins in einen personalisierten „Stresstest aus dem Stuhl“ übersetzen. Die Wissenschaft ist zwar näher dran als vor fünf Jahren, aber sie ist noch nicht an dem Punkt, an dem man einem einzelnen Mikrobiom zweifelsfrei einen „mentalen Wetterbericht” ausstellen könnte [23][24].
Ein besonders interessanter moderner Befund stammt aus der Forschung zur Stressresilienz. Eine im Jahr 2024 in Nature Mental Health publizierte Arbeit beschreibt Zusammenhänge zwischen psychischem Wohlbefinden, Resilienz und Interaktionen zwischen Darmmikrobiota und Gehirn.
Das bedeutet nicht, dass Darmbakterien deinen Charakter schreiben. Es bedeutet jedoch, dass sie offenbar Teil der biologischen Architektur sind, die bestimmt, wie gut Menschen Belastungen abpuffern können [25][26].
Kurz gesagt: Die Forschungsergebnisse sind überzeugend genug, um den Darm ernst zu nehmen, aber noch nicht so weit, dass jede Mikrobenmischung als Therapie verklärt werden kann. Die Tierdaten sind aussagekräftig, die Humandaten vielversprechend, aber noch heterogen. Genau hier ist saubere Aufklärung wichtiger als Trend-Rhetorik.

Wenn du deine Darmflora positiv beeinflussen möchtest, kommst du um den Begriff „Substrat” kaum herum.
Gute Darmbakterien leben nicht von guten Absichten, sondern von dem, was du ihnen fütterst.
Studien zu Ballaststoffen und psychischer Gesundheit betonen, dass Ballaststoffe das Potenzial haben, über die Mikrobiota-Darm-Hirn-Achse depressive und angstbezogene Prozesse zu beeinflussen.
Noch robuster ist die Datenlage dafür, dass Ballaststoffe das Mikrobiom und die Bildung kurzkettiger Fettsäuren fördern, die als Vermittler zwischen Darm und Gehirn gelten [18][19][27].
Hinzu kommen Polyphenole, sekundäre Pflanzenstoffe, die nicht nur antioxidativ relevant sind, sondern auch in Wechselwirkung mit der Darmflora stehen. Neuere Übersichtsarbeiten beschreiben diese „Cross-Talk“-Beziehung sehr klar:
Polyphenole werden durch das Mikrobiom metabolisiert und umgekehrt kann eine polyphenolreiche Ernährung die mikrobielle Zusammensetzung und die Stoffwechselprodukte beeinflussen und somit auch die Vielfalt und Qualität der Mikrobiome steuern.
Für die Darm-Hirn-Achse ist das von Interesse, da hier neben der Verdauung auch Entzündungen, die Barrierestabilität und neuroaktive Stoffwechselwege berührt sind [28][29][30].
Das bedeutet: Ein stressresilienter Darm bevorzugt in der Regel pflanzliche Vielfalt, ausreichend Ballaststoffe und, sofern verträglich, auch fermentierte Lebensmittel.
Genau dieses Muster steckt hinter dem Konzept der psychobiotischen Ernährung. Es geht nicht um ein einzelnes Wundermolekül, sondern um ein Milieu, in dem Bakterien eher Butyrat produzieren als Alarm schlagen [6][11].
Was deine Darmflora bekommt, beeinflusst, welche Signale sie sendet. Ballaststoffe und pflanzliche Vielfalt sind deshalb keine altmodische Ernährungsfolklore, sondern die Grundlage einer gesunden Ernährung und somit auch eines ruhigeren Dialogs zwischen Darm und Gehirn.
Kurz gesagt: Was deine Darmflora bekommt, beeinflusst, welche Signale sie sendet. Ballaststoffe und pflanzliche Vielfalt sind deshalb keine altmodische Ernährungsfolklore, sondern die Grundlage einer gesunden Ernährung und somit auch eines ruhigeren Dialogs zwischen Darm und Gehirn.
An dieser Stelle ist ein latenter Produktbezug sinnvoll, da das Thema des Artikels nicht nur theoretisch, sondern auch praktisch ist: Wie lässt sich eine darm- und mikrobiomfreundliche Ernährung im Alltag umsetzen? Nurisan wird als präbiotisches Bio-Lebensmittel aus 14 pflanzlichen Bio-Zutaten beschrieben. Die Rezeptur kommt auf eine Ballaststoffdichte von 32 g pro 100 g.
Ernährungsphysiologisch ist das interessant, da das Produkt nicht nur isolierte Ballaststoffe liefert, sondern zugleich Pflanzenvielfalt und ein breites Spektrum sekundärer Pflanzenstoffe in Pulverform vereint.
Zutaten wie Traubenkernmehl, Rohkakao, Hagebutte, Rote Bete oder Kurkuma stehen dabei exemplarisch für eine polyphenol- und pflanzenstoffreiche Matrix. Hanfprotein und andere pflanzliche Bestandteile tragen zusätzlich zur Faser- und Nährstoffdichte bei.
Das macht aus Nurisan noch keine Therapie gegen Stress, aber es kann eine alltagstaugliche Ergänzung zu einer mikrobiomfreundlichen Ernährung sein, vor allem, wenn der Alltag regelmäßig gegen den perfekten Linsensalat gewinnt [28].
Genau so sollte es auch im Kontext von Stress und Vagusnerv kommuniziert werden. Wenn man es sich richtig überlegt, ist Nurisan ein Baustein für Ballaststoffe, Pflanzenvielfalt und Routine – aber keine Abkürzung, um Schlaf, Erholung, Bewegung und echte Mahlzeiten zu umgehen.
Der Darm liebt vieles, aber keine falschen Versprechen.
Kurz gesagt: Nurisan® passt am besten als strukturierende Ergänzung in einen darmfreundlichen Alltag: pflanzlich, ballaststoffreich, vielfältig. Nicht als Wundermittel – sondern als Lebensmittel mit sinnvoller Funktion innerhalb eines größeren Ernährungsmusters.

Nurisan®
TEST&TRAVEL PACK
Für ein gutes Bauchgefühl
Lerne die pflanzliche Vielfalt von Nurisan® kennen. In der praktischen Kennenlerngröße von 60 g
Empfohlen von Kunden
Echte Menschen, echte Erfahrungen *
Die gute Nachricht: Du musst deinen Vagusnerv weder „hacken” noch „aktivieren” oder „manifestieren”. Meist hilft etwas deutlich Langweiligeres – und biologisch viel Plausibleres.
Erhöhe die Pflanzenvielfalt in deinem Alltag. Nicht perfektionistisch, sondern regelmäßig. Verschiedene Ballaststoffe und sekundäre Pflanzenstoffe schaffen ein anderes mikrobielles Milieu als eine hochverarbeitete, monotone Ernährung. Studien zu Ernährung, Stress und Mikrobiota sowie zur psychobiotischen Ernährung stützen genau diese Richtung [6][17].
Solltest du darauf achten, dass du die Ballaststoffe verträgst. Bei empfindlichem Darm ist mehr nicht immer sofort besser. Wer sehr sensibel reagiert, fährt oft besser mit einer schrittweisen Steigerung statt mit einem heldenhaften Faser-Overkill an einem Montagmorgen. Dass Ballaststoffe grundsätzlich wichtig sind, heißt eben nicht, dass jeder Darm auf jede Form gleich begeistert anspringt [27][6][7][4].
Schlaf und Bewegung sind keine Nebenschauplätze. In neueren Übersichtsarbeiten wird beschrieben, dass körperliche Bewegung entzündungshemmende Myokine freisetzt, das Gleichgewicht zwischen sympathischem und parasympathischem System fördert, die Darmmikrobiota moduliert, oxidativen Stress reduziert und die Funktion der Darmschleimhaut verbessert. Der Darm merkt sehr wohl, ob du in einem Rhythmus lebst oder permanent im Ausnahmezustand bist [31][32].
Sieh den Darm nicht als Ersatz für eine Psychotherapie.
Bei stark ausgeprägten Angstzuständen, depressiver Stimmung, Panik, Erschöpfung oder Schlafstörungen ist medizinische und gegebenenfalls psychotherapeutische Unterstützung erforderlich.
Die mikrobiombasierte Forschung ist zwar vielversprechend, doch auch die optimistischeren Meta-Analysen mahnen zur Vorsicht, da die Studienlage, die Stämme und die Populationen heterogen sind. Darmarbeit ist dann eine Ergänzung, aber keine alleinige Therapie [7][8][21][22].
Kurz gesagt: Die beste „Vagusnerv-Strategie“ ist meist eine unspektakuläre Kombination aus Ballaststoffen, Pflanzenvielfalt, Schlaf, Bewegung, Routine und realistischer Erwartung. Der Darm mag Konstanz mehr als Biohacking-Theater.
Die NANO-Doku liefert Einblicke in ein Nervensystem, das die Medizin verändern könnte.
Er steuert Herz, Atmung und Verdauung und könnte der Schlüssel zur Behandlung von Long COVID, Depressionen und Parkinson sein. Die Forschung entdeckt gerade das enorme Potenzial dieses „Supernervs“.
Als Hauptnerv des parasympathischen Nervensystems spielt der Vagus eine zentrale Rolle für unser inneres Gleichgewicht und unsere Fähigkeit, mit Stress umzugehen. Doch was taugen Geräte zur Selbststimulation wirklich? Und wie lässt sich der Vagus im Alltag aktivieren?
Der Vagusnerv-Code ist kein Geheimwissen, sondern moderne Physiologie.
Über Nervenbahnen, mikrobielle Metabolite, Immunsignale und die Stressachse beeinflusst deine Darmflora, wie ruhig oder reaktiv dein System auf Belastung reagiert.
Der Vagusnerv ist dabei eine Hauptleitung, aber eben nicht die einzige. Wer das versteht, versteht auch, warum chronischer Stress den Bauch trifft und warum ein gereizter Bauch wiederum die innere Unruhe verstärken kann.
Die Forschung ist mittlerweile so weit fortgeschritten, dass die Darm-Hirn-Achse ernst genommen wird. Gleichzeitig ist sie aber auch vorsichtig genug, um einfache Heilsversprechen zu verbieten. Genau das ist die gute Nachricht. Es heißt: Du brauchst keinen Trend, sondern eine Richtung.
Mehr pflanzliche Vielfalt, mehr Ballaststoffe, weniger Ernährungschaos, mehr Schlaf, mehr Rhythmen, weniger Dauerfeuer. Wenn dir ein Produkt wie Nurisan® dabei hilft, diese Richtung alltagstauglich umzusetzen, ist das sinnvoll – solange klar bleibt, dass es sich um ein Lebensmittel handelt und nicht um einen Zauberstab.
Dein Stress entsteht nicht nur im Kopf. Beruhigt wird er aber meistens dort, wo Kopf, Bauch und Alltag endlich wieder miteinander reden.
Was genau ist der Vagusnerv und welche Rolle spielt er im Körper?
Der Vagusnerv ist der zehnte Hirnnerv und ein zentrales Element des Parasympathikus, also des Teils des autonomen Nervensystems, der für Erholung und Ruhe zuständig ist. Er fungiert gewissermaßen als neurobiologische Hochgeschwindigkeitsleitung zwischen dem Gehirn und den inneren Organen. Für die Darm-Hirn-Achse ist besonders wichtig, dass er bidirektional arbeitet: Rund 80 % der Fasern senden Informationen vom Darm direkt an das Gehirn.
Wie beeinflusst die Darmflora mein persönliches Stresslevel?
Die Darmmikrobiota ist direkt an der Entwicklung und Regulation der hormonellen Stressantwort (HPA-Achse) beteiligt. Über Stoffwechselprodukte, Immunbotenstoffe und den Vagusnerv senden Bakterien Signale an das Gehirn. Dies kann die Wahrnehmung von Reizen und die allgemeine Alarmbereitschaft des Systems beeinflussen. Ein mikrobielles Ungleichgewicht kann dazu führen, dass die Stressachse leichter „überdreht“.
Stimmt es, dass das „Glückshormon“ Serotonin im Darm produziert wird?
Ja, das ist eine physiologische Tatsache: Etwa 95 Prozent des körpereigenen Serotonins werden nicht im Gehirn, sondern von spezialisierten Zellen in der Darmschleimhaut produziert. Da dieser wichtige Wohlfühl-Botenstoff eine optimale Umgebung benötigt, kann ein geschwächtes Mikrobiom die Produktion drosseln. Das erklärt die enge Verbindung zwischen Ernährung und Stimmung.
Kann ich meinen Vagusnerv durch gezielte Ernährung „aktivieren”?
Die Wissenschaft spricht in diesem Zusammenhang eher von einer mikrobiomfreundlichen Unterstützung der Nervenbahnen. Eine psychobiotische Ernährung, die reich an Ballaststoffen, Präbiotika und fermentierten Lebensmitteln ist, kann laut Studien das stressbedingte Alarmfeuer im Körper dämpfen und die psychische Resilienz stärken.
Was sind kurzkettige Fettsäuren und warum sind sie wichtig für das Gehirn?
Wenn Darmbakterien Ballaststoffe fermentieren, entstehen Stoffwechselprodukte wie Butyrat, Acetat und Propionat. Diese kurzkettigen Fettsäuren gelten als neuroaktive Schlüsselmoleküle. Sie können Entzündungen reduzieren, die Blut-Hirn-Schranke schützen und die neuronale Kommunikation positiv beeinflussen.
Warum führen Stress und Darmprobleme oft zu einem Teufelskreis?
Es handelt sich um ein Rückkopplungssystem: Psychischer Stress kann die Darmbarriere belasten und das mikrobielle Gleichgewicht verschieben. Gleichzeitig sendet ein gereizter oder entzündeter Darm über den Vagusnerv Signale nach oben, welche die Stressanfälligkeit und innere Unruhe weiter verstärken.
Was versteht man unter einer „psychobiotischen Ernährung“?
Bei diesem Ernährungsansatz steht die gezielte Förderung jener Bakterien, die sich positiv auf die Psyche auswirken, im Mittelpunkt. Dies wird durch eine hohe Pflanzenvielfalt, Ballaststoffe und Polyphenole erreicht. Das Ziel besteht darin, ein Darmmilieu zu schaffen, in dem Bakterien eher beruhigende Stoffe produzieren als das Immunsystem in Alarmbereitschaft zu versetzen.
Welche Rolle spielen sekundäre Pflanzenstoffe wie Polyphenole für die Nerven?
Polyphenole, die beispielsweise in Beeren, Kakao oder Kurkuma vorkommen, stehen in engem Austausch mit der Darmflora. Sie wirken nicht nur antioxidativ, sondern können auch die Barrierestabilität des Darms sowie neuroaktive Stoffwechselwege modulieren. Dadurch wird ein ruhigerer Dialog zwischen Bauch und Gehirn gefördert.
Wie kann Nurisan® die Darm-Hirn-Achse im Alltag unterstützen?
Als präbiotisches Bio-Lebensmittel mit einer hohen Ballaststoffdichte und einer Vielfalt aus 14 pflanzlichen Zutaten liefert Nurisan® wertvolle Nährstoffe. Es ist ein praktischer Baustein, um die notwendige Pflanzenvielfalt und Fasersubstrate für die Bildung kurzkettiger Fettsäuren in den Alltag zu integrieren. Dabei sollte es jedoch nicht als Wundermittel gegen Stress missverstanden werden.
Kann eine Ernährungsumstellung eine Psychotherapie ersetzen?
Nein, denn obwohl eine gesunde Darmflora die Stressresilienz stärken kann, ersetzt sie keine medizinische oder psychotherapeutische Behandlung bei Angstzuständen oder Depressionen. Die mikrobiombasierte Forschung ist eine wertvolle Ergänzung für die ganzheitliche Gesundheit, sollte aber immer realistisch eingeordnet werden.
[2] Wechselwirkung des Vagusnervs und des Serotonins in der Darm-Hirn-Achse
[8] JCI – Mechanismen und klinische Auswirkungen der Darm-Hirn-Interaktionen
[9] Wirt-Mikroben-Interaktionen: Kommunikation in der Mikrobiota-Darm-Gehirn-Achse – PMC
[14] Rolle des Mikrobioms bei der Regulation der HPA-Achse und seine Relevanz für Allergien – PubMed
[15] Stress und die Darm-Hirn-Achse: Regulation durch das Mikrobiom – PMC
[17] Beziehung zwischen Stress, Ernährung und Darmmikrobiota: eine Querschnittsstudie – PMC
[32] Bewegung, Ernährung und Gehirngesundheit: Aus der Perspektive der Regulation der Darmmikrobiota
[33] Serotonin: Die Verbindung zwischen Darmmikrobiom und Gehirn | IntechOpen
nurisan®
das darmoptimierte Superfood
Nurisan® ist das erste darmoptimierte Superfood in Pulverform zum Anmischen eines Shakes. Es wurde speziell für Menschen mit reizdarmtypischen Symptomen wie Durchfall, Völlegefühl, Blähungen und Verstopfung entwickelt. Nurisan® enthält ausschließlich hochwertige Zutaten in Bio-Qualität und wird in Deutschland hergestellt.
Von Experten deutschlandweit empfohlen
Aus eigener Überzeugung empfehlen Hunderte Heilpraktiker deutschlandweit bereits Nurisan® ihren Patienten.
vom ganzheitlichen Ernährungsberater entwickelt
Der Gesundheitsexperte Dario Schwella verfolgt konsequent einen ganzheitlichen Ansatz. Nach seinem Studium an der AKN hat er in zwei Jahren Nurisan® entwickelt.

*Disclaimer - wichtige Hinweise:
Nurisan® ist kein Ersatz für eine ausgewogene und abwechslungsreiche Ernährung und einen gesunden Lebensstil! Nurisan® ist ein Lebensmittel. Es ersetzt keine Arzneimittel und kann keine Krankheiten heilen.